- Bezprawnik -
- Prawo -
- Odłączenie pacjenta od respiratora może nastąpić nawet, jeśli nie zgadza się na to rodzina. Ale tylko w konkretnej sytuacji
Odłączenie pacjenta od respiratora może nastąpić nawet, jeśli nie zgadza się na to rodzina. Ale tylko w konkretnej sytuacji
Odłączenie od respiratora to bardzo bolesne przeżycie dla rodziny pacjenta. Bliscy mają nadzieję, że się obudzi i nie zezwalają zgody na zakończenie obowiązku terapeutycznego. Czy mają do tego prawo?
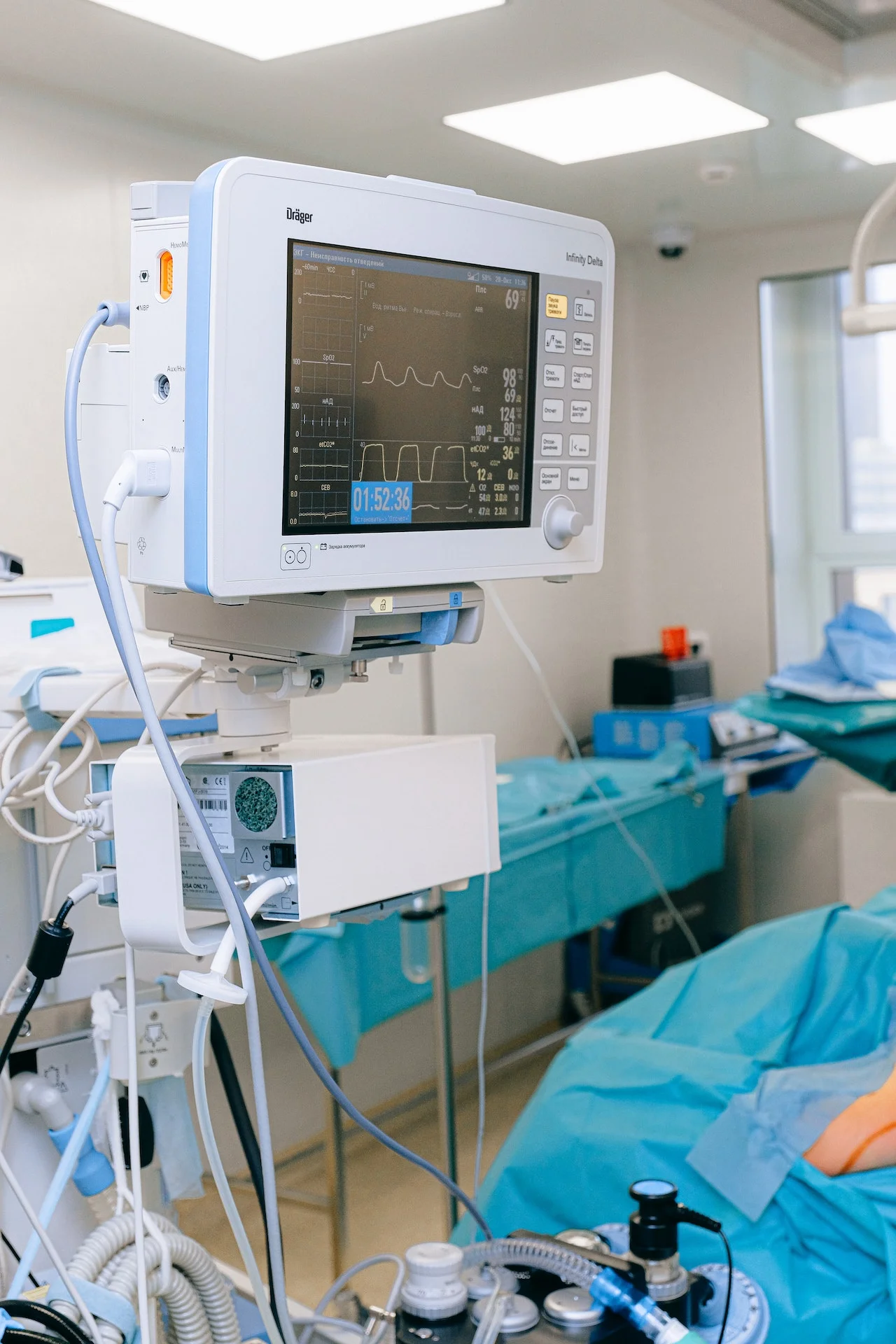
Czy rodzina pacjenta będącego w śpiączce może nie zgodzić się na odłączenie go od respiratora?
Gdy lekarze (specjaliści z dziedziny neurologii, neurochirurgii, anestezjologii, intensywnej terapii, medycyny sądowej) stwierdzą nieodwracalne, trwałe ustanie czynności mózgu, chcą odłączyć pacjenta od respiratora. Bywa tak, że w ciele pacjenta krąży jeszcze krew, występują okresowe ruchy mięśni twarzy czy odruchy szyjne. Rodzina jest wówczas pewna, że lekarze za wcześnie chcą dopuścić się tego procederu i podejmują działania, by bliski nie został odłączony od aparatury.
Regulacje prawne w Polsce nie upoważniają rodziny do decyzji o metodach leczenia ani o prawie odłączenia od respiratora. Wyjątkiem są rodzice małoletnich dzieci. Dla bliskich jest to bardzo trudna sytuacja, z którą muszą się zmierzyć, dlatego warto być obeznanym z przepisami.
Odłączenia od aparatury podtrzymującej życie dokonuje się w sytuacji, gdy stwierdzona zostanie śmierć mózgu. Aby ją potwierdzić, należy przeprowadzić odpowiednie badania.
Rozpoznanie śmierci mózgu – etapy postępowania
Etap pierwszy w przypadku podejrzenia śmierci mózgu obejmuje:
- stwierdzenie zaniku odruchów kaszlowego i wymiotnego, rozszerzenie źrenic i brak reakcji na światło,
- analizę przebiegu leczenia, badanie obrazowe,
- ustalenie czy za uszkodzenie mózgu odpowiada: przyczyna podnamiotowa bądź nadnamiotowa, przyczyna pierwotna albo wtórna,
- ustalenie, czy uszkodzenie jest nieodwracalne oraz czy istnieje możliwość skutecznej interwencji terapeutycznej,
- obserwację wstępną.
Etap drugi w przypadku podejrzenia śmierci mózgowej obejmuje:
- stwierdzenie, czy: chory jest w śpiączce lub jest sztucznie wentylowany,
- wykluczenie: hipotermii, zatrucia oraz wpływu konkretnych środków farmakologicznych, zaburzeń endokrynnych i metabolicznych, hipotensji,
- arefleksję pniową, czyli wykluczenie braku: reakcji źrenic na światło, ruchów gałek ocznych spontanicznych, odruchu rogówkowego, ruchów gałek ocznych przy próbie kalorycznej, odruchów kaszlowych i wymiotnych, reakcji ruchowych na bodziec bólowy, odruchu oczno-mózgowego,
- trwały bezdech.
Przed orzeknięciem śmierci mózgowej obserwacja wstępna musi być odpowiednio długa. Rozpoczyna się wtedy, gdy zaczynają występować cechy kliniczne. Jeśli chodzi o pierwotne uszkodzenie, czas ten powinien wynosić minimum 6 godzin, a w przypadku wtórnych (na przykład spowodowanych zatrzymaniem krążenia, niedotlenieniem itd.) – co najmniej 12 godzin. Obserwacja wstępna u dzieci do 2. roku życia powinna trwać powyżej 12 godzin. Po spełnieniu wszelkich kryteriów i badań komisja (musi to być trzech lekarzy, w tym przynajmniej jeden w dziedzinie neurochirurgii bądź neurologii oraz jeden w dziedzinie anestezjologii i intensywnej terapii) orzeka zgon w wyniku śmierci mózgu. Jest to dopuszczalne, nawet gdy utrzymuje się czynność serca. Badany jest uznany za zmarłego w momencie komisyjnego stwierdzenia zgonu.
zobacz więcej:
30.04.2026 15:54, Rafał Chabasiński
30.04.2026 15:01, Aleksandra Smusz
30.04.2026 14:57, Marcin Szermański
30.04.2026 14:12, Joanna Świba
30.04.2026 13:25, Rafał Chabasiński
30.04.2026 12:42, Marcin Szermański
30.04.2026 11:54, Marek Śmigielski
30.04.2026 11:00, Edyta Wara-Wąsowska
30.04.2026 10:23, Piotr Janus
30.04.2026 9:46, Marcin Szermański
30.04.2026 9:09, Edyta Wara-Wąsowska
30.04.2026 7:56, Rafał Chabasiński
30.04.2026 7:09, Mateusz Krakowski
30.04.2026 6:28, Joanna Świba
29.04.2026 16:01, Miłosz Magrzyk

Te czynności wymagają cofnięcia zastrzeżenia numeru PESEL. W innym wypadku nie będziesz mógł ich dokonać
29.04.2026 15:13, Marek Śmigielski

Skarbówka daje nową broń przeciwko oszustom. Wystarczy kilka kliknięć, by zgłosić podejrzaną fakturę
29.04.2026 14:31, Rafał Chabasiński
29.04.2026 13:47, Joanna Świba
29.04.2026 13:04, Marcin Szermański
29.04.2026 12:15, Aleksandra Smusz
29.04.2026 11:28, Marek Śmigielski
29.04.2026 10:28, Edyta Wara-Wąsowska
29.04.2026 9:46, Mateusz Krakowski
29.04.2026 8:22, Rafał Chabasiński

X stanie się platformą płatniczo-bankową. Elon Musk zapowiada darmowe przelewy, cashback i program oszczędnościowy
29.04.2026 7:35, Marek Śmigielski
29.04.2026 7:06, Filip Dąbrowski
29.04.2026 6:54, Aleksandra Smusz
28.04.2026 16:02, Piotr Janus


























